Das ist Inhalt einer Analyse der Initiative Qualitätsmedizin (IQM)1 mit Daten aus 284 Kliniken. Es heißt dort:
»…Bis November 2020 wurden in den beteiligten Krankenhäusern 3.393.480 Fälle stationär behandelt, was ca. 22% der Krankenhauspatienten in Deutschland entspricht.
Die Analyse ist trägerübergreifend und umfasst die unterschiedlichen Versorgungsstufen der Krankenhäuser…
In der Studienperiode wurden 22.050 Fälle mit einer nachgewiesenen Corona-Infektion stationär behandelt…
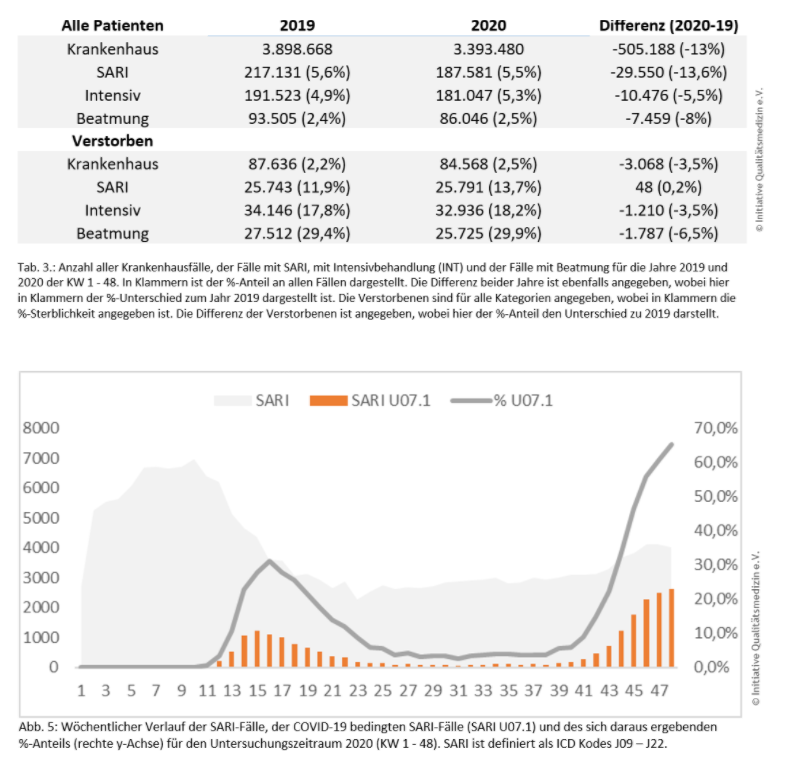
Die Sterblichkeit aller Krankenhausfälle lag im Jahr 2019 bei 2,2% und war mit 2,5% im Jahr 2020 signifikant erhöht. Das liegt im Wesentlichen daran, dass bei 13% Abnahme aller Fälle die Zahl der Todesfälle lediglich um 3,5% abnahm. Eine Zunahme der Letalität um 0,2 Prozentpunkte bei einer Fallzahl von 3.393.480 entspräche ca. 6.787 Todesfällen, sodass diese Zunahme nicht allein durch die 3.425 COVID-19 bedingten Todesfälle erklärbar ist. Wir nehmen an, dass die Verschiebung der Krankenhausfälle dazu geführt hat, dass die weniger schwer erkrankten Patienten nicht ins Krankenhaus gekommen sind, sodass es zu einer relativen Zunahme der schwereren Verläufe mit leicht erhöhter Sterblichkeit gekommen ist.
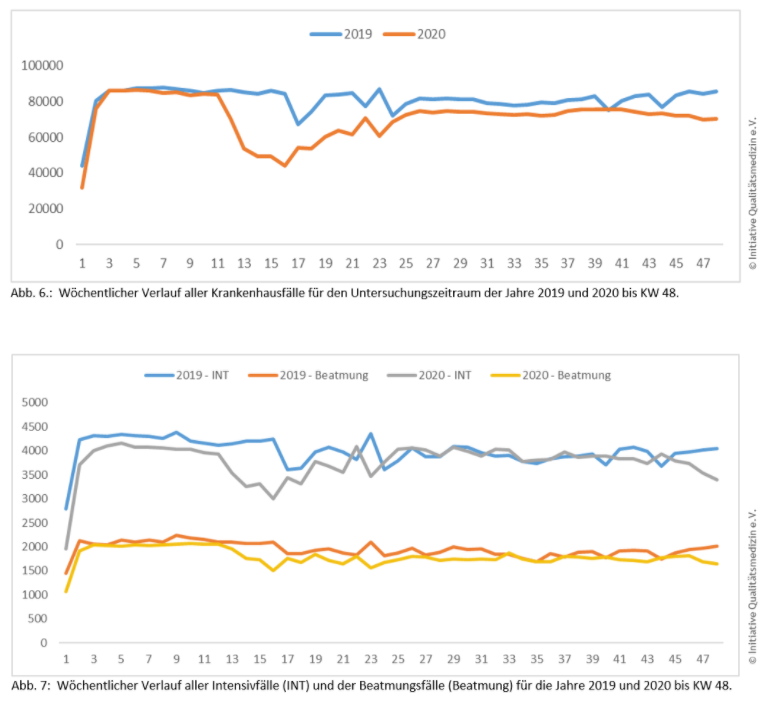
Im Untersuchungszeitraum 2020 beobachteten wir bis KW 48 keine Zunahme für den Verlauf der Intensivbehandlungen und für die Anzahl der maschinell beatmeten Patienten im Vergleich zu 2019…
In den ersten 11 Monaten des Jahres 2020 wurden insgesamt weniger Patienten im Krankenhaus behandelt als im Vergleichszeitraum 2019. Auch die Gesamtzahl der SARI2-Fälle, Intensivfälle und Beatmungsfälle war im Untersuchungszeitraum nicht höher als 2019. Vor dem Hintergrund steigender Infektionszahlen wird hier die Analyse der Dezemberdaten von besonderem Interesse sein.
Die Krankenhaussterblichkeit sowie auch die Sterblichkeit des SARI, der Intensiv- und Beatmungsfälle waren 2020 im Vergleich zu 2019 erhöht. Neben dem direkten Effekt der COVID-19-Infektion müssen die Folgen der verminderten Krankenhausbehandlungen zeitnah analysiert werden, um auch anhand dieser Daten zu bilanzieren, welche Maßnahmen angemessen sind.
Diskussion vor dem Hintergrund der kürzlich publizierten Bundesstatistik der Sterbefälle
In Zusammenhang mit unseren Beobachtungen ist die Publikation der Sterbefälle für das Jahr 2020 durch das Statistische Bundesamt interessant, die eine Analyse der sogenannten Übersterblichkeit ermöglicht, also den Vergleich der auftretenden mit den erwarteten Sterbefällen, die typischerweise aus einem Durchschnitt der Vorjahre berechnet werden (https://www.destatis.de/DE/Themen/Querschnitt/Corona/_Grafik/_Interaktiv/woechentlichesterbefallzahlen-jahre.html?nn=209016) (Stand 20.12.2020).
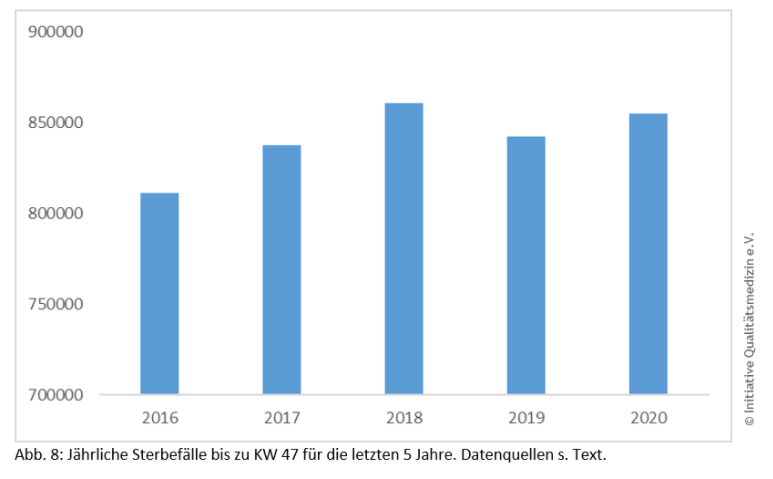
Bis KW 47 sind im Jahr 2020 insgesamt 855.309 Menschen verstorben, was in Summe ca. 17.173 (2,0%) über dem Durchschnitt der Jahre 2016–19 liegt, wobei auch die Jahre 2016–19 relevante Unterschiede der Sterbefälle aufweisen (Abb. 8), mit dem Maximum von 860.975 im Jahr 2018…
Während im April die Übersterblichkeit zeitlich mit der Sterblichkeit an Corona zusammenfiel, war die Übersterblichkeit im August, September und Oktober augenscheinlich nicht oder nur zum geringen Teil auf COVID-19 zurückzuführen. Das Statistische Bundesamt gibt in seiner Publikation die Hitzewelle als mögliche Ursache der Beobachtung im August an. Der Effekt könnte allerdings auch auf die verminderte Krankenhausversorgung gerade bei Notfällen während der vorhergehenden Monate zurückführbar sein. Eine tiefere Analyse der zugrundeliegenden Zusammenhänge ist zur weiteren Beurteilung wünschenswert. Auch seit der zweiten Welle fallen die wieder steigenden Zahlen der COVID-19-Verstorbenen mit der messbaren Übersterblichkeit zusammen.«
1 Zu den "Gründungsinitiatoren" der Initiative Qualitätsmedizin gehören:
»Die HELIOS Kliniken GmbH, die Johanniter GmbH Gemeinnützige Gesellschaft für soziale Einrichtungen, die Medizinische Hochschule Hannover (MHH), die MTG Malteser Trägergesellschaft gGmbH, die SRH Kliniken GmbH, das Universitätsklinikum Carl Gustav Carus Dresden an der TU Dresden, die Vereinigung Berufsgenossenschaftlicher Kliniken, das Universitätsspital Basel und die Ärztekammer Berlin gründeten 2008 die Initiative. Die Charité – Universitätsmedizin Berlin, die Damp Holding AG, die Gesundheit Nordhessen Holding AG, die Klinikum Saarbrücken gGmbH, die Klinikum St. Elisabeth Straubing GmbH und die Ludwig-Maximilians-Universität München sind 2009 als weitere Gründungsinitiatoren dazugekommen.«
2 SARI: Severe acute respiratory infection, schwere akute Atemwegsinfektion
Einige der Illustrationen:
Ein vorzüglicher Erfolgsbeleg für die weise Politik unserer grossen Vorsitzenden!
Also ich seh nix bedrohliches.
Weniger Intensivbehandlungen und weniger Beatmungsfälle als im letzten Jahr? Aber viele reden immer noch von Triage oder behaupten es könnten bald nicht mehr alle gerettet werden … Ich bin mal gespannt, wie diese Panikmache im Nachhinein aufgearbeitet werden wird.
Ich kann nur von der Schweiz sprechen, aber es ist z.B. nicht erlaubt Menschen auf die Intensivstation zu verlegen, bei denen abzusehen ist, dass es nichts mehr bringt. Diese müssen auf die Palliativ-Station. Ist das nicht schon eine Art Triage?
Im Gegenzug lässt man Alte in den Heimen in den Zimmern vor sich hinvegitieren und sterben, alles was man Ihnen gibt ist Morphium. Ab und zu geht mal einer rein im Raumanzug.
Selbst erlebt mit Familienmitgliedern, einer ist gestorben an Lungenentzündung! Arzt sagte, Corona, ohne Test ohne gar nichts, einfach so, obwohl der betreffende Herr die letzten vier Jahre immer um diese Zeit eine Lungenentzündung hatte.
Die Intensivstationen in der Schweiz waren letztens zu ca. 72% ausgelastet, alle Medien tröteten Alarm. Leider haben Sie vergessen mitzuteilen, dass die Normalbelegeung der Intensivstationen durchgängig über 90% liegt und dass dank den Sparmassnahmen eine Belegung von min. 92% angestrebt werden muss, da sonst Minus gemacht wird.
Es wird trotz der vielen Belege immer noch die Mär der Übersterblichkeit verbreitet. Selbst wenn diese leicht vorhanden wäre, begründet diese nicht die enormen Maßnahmen und damit verbundenen Kollateralschäden.
Jetzt bekommt man zu hören das läge eben an jenen Maßnahmen, wo ein normal denkender Mensch sich die Frage stellt „ja was denn nun, helfen die Maßnahmen oder helfen sie nicht“. Man schiebt es sich so zurecht wie man es gerade benötigt.
Ich frage mich ernsthaft wie lange man sich noch diesen Bären aufbinden lässt. Das stinkt doch zum Himmel.
Was man bei den Sterbezahlen nicht vergessen darf: es handelt sich um absolute Zahlen. Weder der Bevölkerungszuwachs von 2016 bis 2020 um rund eine Million noch die deutliche Zunahme des Anteils der alten Bevölkerung ist darin enthalten.
Immer wieder meine Empfehlung: Euromomo.eu
Nackte Zahlen ohne Deutungen wie "Covid-19-Tote" und ähnlichen, manipulierten Mist.
Und was sieht man da: alles geht in die Untersterblichkeit. Viele Länder zeigten nie ein Übersterblichkeit. Aber die mit den schärfsten Maßnahmen und mit der am meisten hysterisierten Bevölkerungen weisen die stärksten Übersterblichkeiten auf.
https://euromomo.eu/graphs-and-maps/
Wir haben genau nur eines: eine ANGSTSEUCHE!